TM 1C 2026 - COM A ENFERMERÍA DE LA INFANCIA Y ADOLESCENCIA.
-
-
UNIDAD 4: INTRODUCCIÓN
Las infecciones Respiratorias Agudas Bajas (IRAB) constituyen uno de los principales problemas de la Salud Pública en la actualidad, con gran impacto sobre la mortalidad infantil.
En la Argentina, la mortalidad por enfermedades respiratorias en los infantes menores de 1 año, es la tercera causa de muerte y en el grupo de edad de 1 a 4 años es la segunda causa de muerte (fuente: Instituto Nacional de Enfermedades Respiratorias “Emilio Coni”. Ministerio de Salud de la Nación. Argentina. 2007).
Las IRA (Infecciones Respiratorias Agudas), se clasifican en altas y bajas. Las IRA bajas abarcan la neumonía, la traqueítis, la bronquitis y los cuadros denominados (SBO) o Síndrome Bronquial Obstructivo.
Las IRA altas son: el resfrío, faringitis y faringoamigdalitis, laringitis, otitis media aguda y adenoiditis.
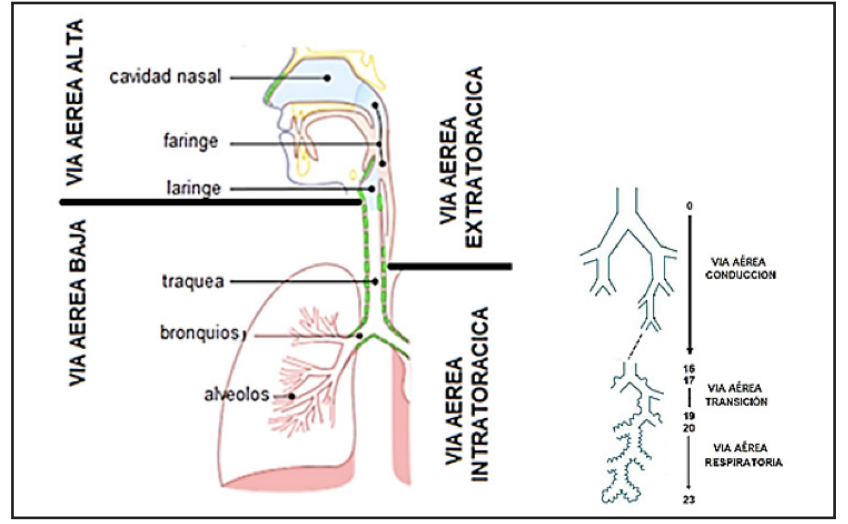
Vía aérea superior e inferior.
BRONQUIOLITIS
Definición:
Es una inflamación difusa y aguda de las vías aéreas inferiores, de naturaleza infecciosa, expresada clínicamente por obstrucción de la vía aérea pequeña.
De qué hablamos cuando decimos: ¿vía aérea pequeña?
La bifurcación bronquial (situada en el mediastino) se divide en bronquios derecho e izquierdo. Estos bronquios se introducen en los pulmones a través del hilio pulmonar, que es la entrada de vasos, conductos, salida de vasos, etc. Una vez que entra el tronco en el pulmón se va a dividir en bronquios principales, que reciben el nombre de bronquios lobares (porque van dirigidos a los lóbulos pulmonares). El pulmón izquierdo solo tiene dos lóbulos y el derecho tres lóbulos. Por cada lóbulo hay un bronquio. Cada bronquio lobar se ramifican en bronquios segmentarios. Estos bronquios segmentarios, dividen a su vez en bronquios terminales. Los bronquios terminales se abren y ramifican en bronquiolos respiratorios. Estos bronquiolos respiratorios terminan en los sacos alveolares.
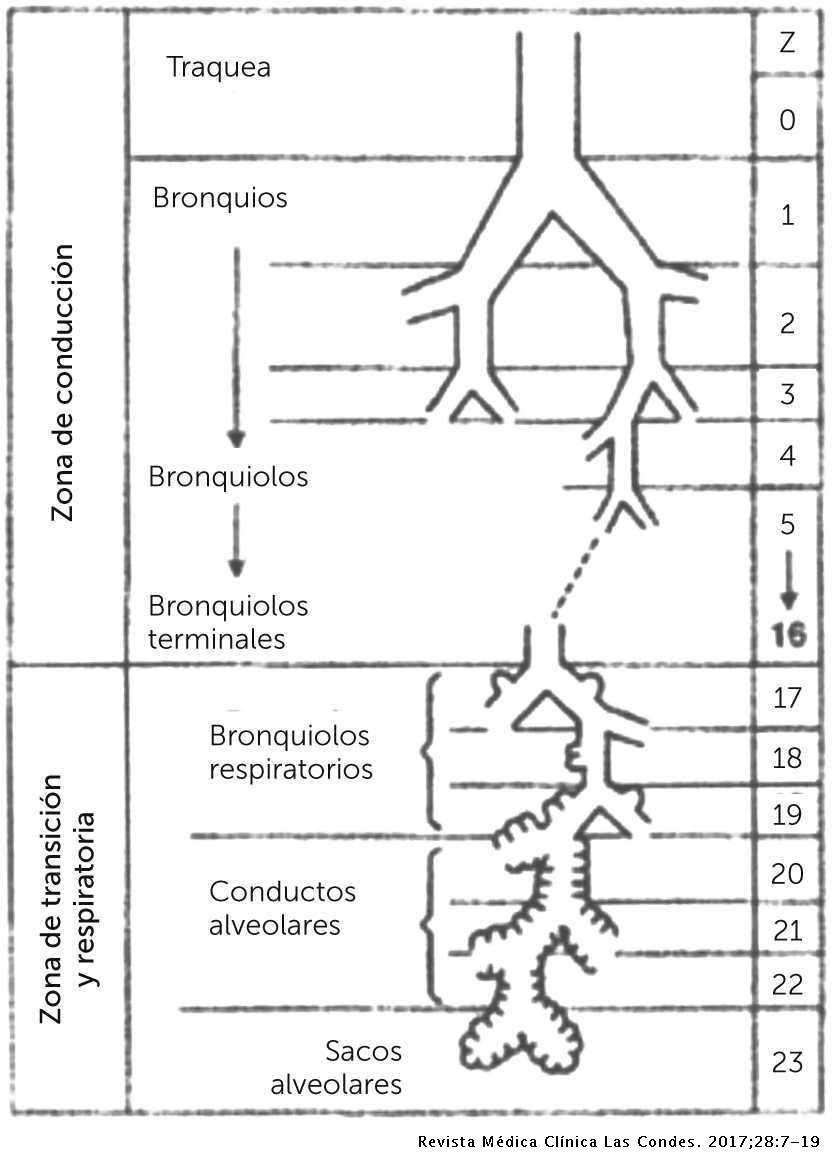
Vía aérea inferior (desglose de la vía aérea inferior)
Epidemiología:
Es más frecuente en lactantes, especialmente menores de 6 meses. Predomina en los meses de otoño-invierno. Menos del 3% de los lactantes sin factores de riesgo requieren internación y en ellos la mortalidad es menor de 1%. La situación es distinta cuando existen factores de riesgo. La necesidad de internación puede aumentar hasta el 45% en prematuros con displasia broncopulmonar y la mortalidad puede llegar a 37% en los que padecen cardiopatía congénita.
Agentes etiológicos más frecuentes:
Sincicial respiratorio (70%) (más frecuente en invierno). Influenza (más frecuente en otoño). Para influenza. Adenovirus. Rinovirus
Cuadro clínico:
Síntomas de infección respiratoria alta 1 a 3 días previos (rinorrea, congestión, tos y eventualmente fiebre de escasa magnitud). Síntomas de obstrucción bronquial periférica (taquipnea, retracción, espiración prolongada, sibilancias, rales, tos de timbre agudo), que duran hasta 5 o 6 días.
REPASEMOS LOS RUIDOS AGREGADOS O TAMBIÉN LLAMADOS ADVENTICIOS A LA VENTILACIÓN NORMAL
(ESTOS SIEMPRE SON PATOLÓGICOS)
No olvidar el concepto de:
Disnea: Es la “sensación de la falta de aire” que refiere el paciente, no hay que confundirla con la hiperventilación o la hipoventilación. La disnea, es la alteración del patrón de ventilación donde uno o más características de la respiración se altera y no logra cubrir la necesidad metabólica de oxígeno. La causa es muy variada, tanto puede deberse a problemas cardíacos, respiratorios ejercicios, anemia, etiología muy variada, no es exclusiva de los problemas respiratorios.
La disnea tiene diferentes intensidades, se cuantifica en grados: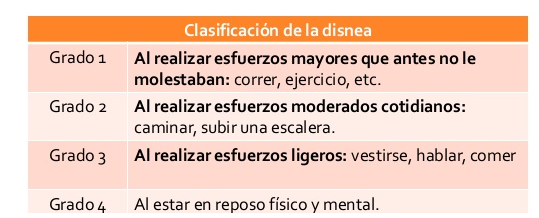
Ocasionalmente puede haber episodios de apnea, siendo más frecuente cuanto menor es el paciente (lactantes menores de 3 meses).
VALORACIÓN CON EL SCORE DE TAL
Este score permite, como todos los de su tipo, alcanzar una valoración objetiva de lo que varios sujetos estamos valorando. Es decir unificar el criterio de lo valorado, y darle un puntaje en torno a su severidad. En el caso del Score de Tal (se llama Tal por quien lo invento) determina en grados cuanti y cualitativos la severidad de la incapacidad ventilatoria que tiene nuestro paciente. Recuerde que preferentemente el score debe realizarse en el lactante (niño de hasta 2 años de edad) en reposo, sin llorar y sin fiebre. Y en la primera evaluación inicial hacerlo sin oxigenoterapia.
De acuerdo al grado de incapacidad ventilatoria podrán determinarse distintos grados de severidad (escala clínica de Tal). La valoración a través del puntaje clínico de Tal permite establecer categorías de severidad: 4 puntos o menos = Leve; 5 a 8 puntos = Moderada; 9 puntos o más = Grave.
SCORE DE TAL
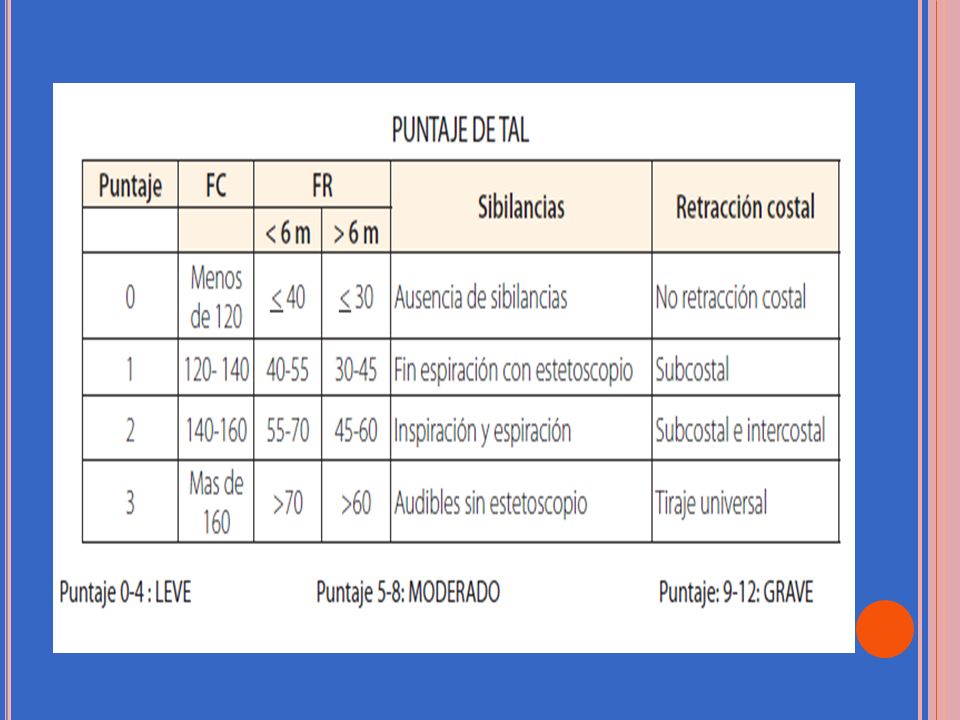
La clásica evaluación de la severidad a través de la alteración del sueño, la alimentación y la vigilia es práctica, pero debe ser reemplazada por el puntaje clínico de Tal por mostrar esta mayor correlación con la aparición de insuficiencia respiratoria. La medida de la saturación de oxígeno con el oxímetro de pulso es útil para monitorear la oxigenación. Su correlación con la escala de Tal sería: leve: > 95%, moderada 92 a 95% y grave <92% respirando aire ambiente.
Ejemplo de como usamos el Score:
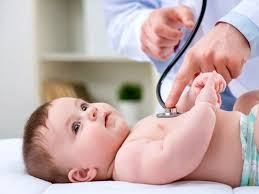
Controlar su FC (Frecuencia Cardiaca): 123 LPM (le corresponde 1 punto por estar entre 120 a 140 LPM)
Controlar su FR (Frecuencia Respiratoria) si es menor a 6 meses elijo una columna o si es mayor la otra, para el ejemplo vamos a decir que es un lactante de 7 meses: 48 CPM ( le corresponde 2 puntos por estar en el rango de 45 a 60 CPM)
Ahora auscultamos la presencia de sibilancias (que son ruidos agregados a la respiración normal): y en este paciente se auscultan sibilancias durante la espiración solamente. Le corresponde 1 punto.
Y el uso de los músculos accesorios de la respiración evidencia una retracción subcostal: le corresponde 1 punto.
Ahora sumó todos los puntos obtenidos: 1 + 2 + 1 + 1 = 5 puntos totales. La gravedad de la incapacidad ventilatoria es MODERADA. Y Ud. ahora puede correlacionar conjeturando que es muy seguro que la saturación de O2 sea entre un rango de 92 a 95%. Y las necesidades de alimentación y descanso están viéndose alteradas.
En relación a las correlaciones posibles entre NECESIDADES de dormir, alimentarse y mantener adecuadas vigilias podemos recordar:
Severidad del Score de Tal igual a LEVE (HASTA 4) = el lactante seguramente está pudiendo DORMIR, ALIMENTARSE Y MANTIENE UNA VIGILIA ACEPTABLE.
Severidad del Score de Tal igual a MODERADO (HASTA 8)= el lactante ya no está pudiendo alimentarse de manera adecuada, y conciliar el sueño puede empezar a verse alterado y mantiene una vigilia prudente.
Severidad del Score de Tal igual a GRAVE (HASTA 12)= el lactante alteró absolutamente las NECESIDADES DE ALIMENTARSE, DORMIR Y LA VIGILIA ESTÁ ALTERADA.
Exámenes complementarios
Hemograma: Habitualmente normal.
Gases en sangre: Se solicitarán cuando se sospeche insuficiencia respiratoria.
RECORDEMOS QUE LA INSUFICIENCIA RESPIRATORIA ES:
El aparato respiratorio moviliza mediante la ventilación el oxígeno del ambiente externo a las unidades funcionales del aparato respiratorio (alvéolos) mientras elimina el dióxido de carbono con cada espiración. Esto requiere primero requiere de una ventilación adecuada y el segundo momento es el del intercambio de gases (hematosis alveolar).
La insuficiencia respiratoria se refiere a la situación en la que falla uno o ambos procesos.
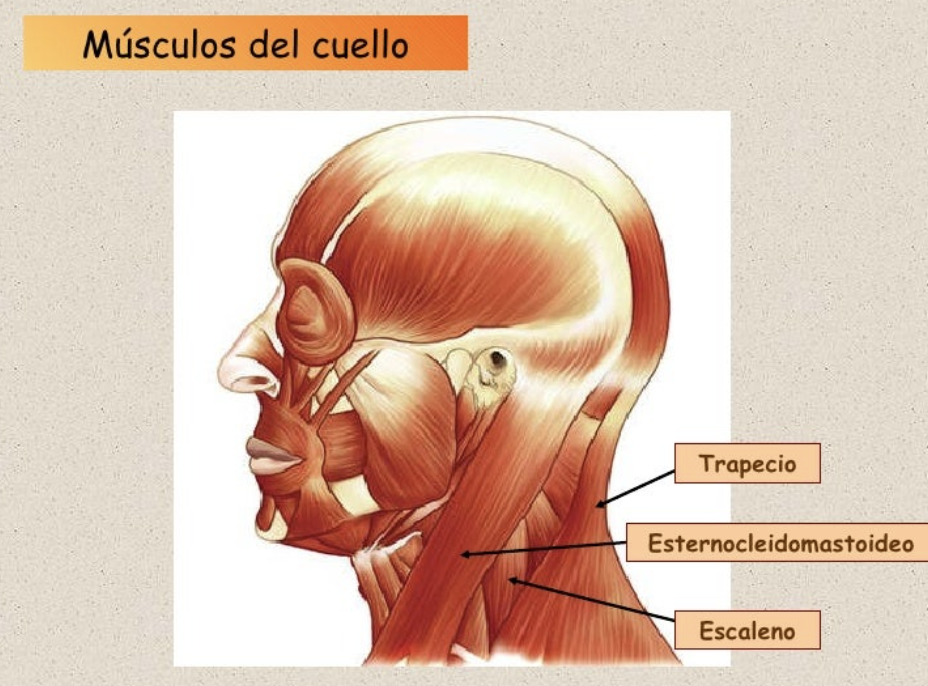
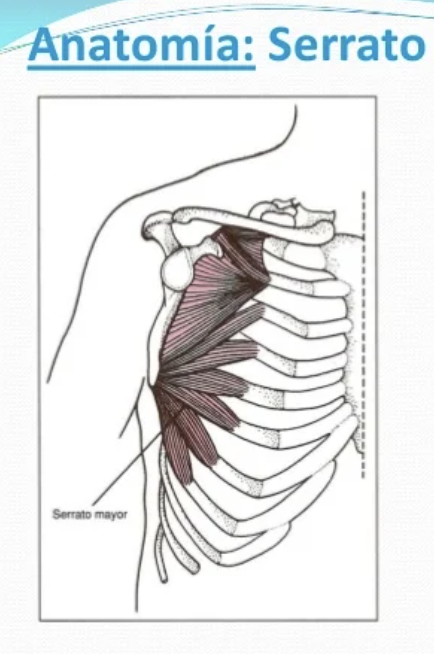
USO DE MUSCULOS ACCESORIOS
MUSCULOS NORMALES DE LA RESPIRACION:
DIAFRAGMA
INTERCOSTALES
ABDOMINALES
MUSCULOS ACCESORIOS:
ESCALENOS
ESTERNOCLEIDOMASTOIDEO
TRAPECIOS
SERRATOS
Radiología: La radiografía de tórax es útil pero no imprescindible si no existe duda diagnóstica. El signo más constante es la hiperinsuflación. También pueden observarse engrosamiento peri bronquial, infiltrados peris hiliares bilaterales, áreas de consolidación parenquimatosa en parches, atelectasias segmentarias o subsegmentarias.
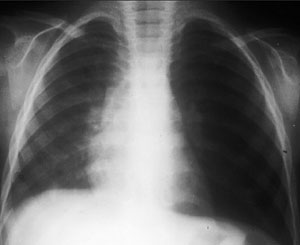
Hiperinsuflación del pulmón izquierdo por atrapamiento aéreo
Pesquisa etiológica: Habitualmente no es necesaria, especialmente en pacientes ambulatorios. Puede realizarse a través de investigación de antígenos virales por inmunofluorescencia en aspirado nasofaríngeo.

(TRAMPA DE SECRECIONES NO TRAMPA DE MOCOS)
Tratamiento de sostén
Hidratación: En el paciente ambulatorio se recomendará al encargado de cuidar al niño que ofrezca abundante líquido por boca. En el paciente que requiera internación se mantendrá el mismo criterio si puede ingerir líquidos. Cuando esté indicada hidratación parenteral se comenzará el aporte de agua y electrolitos según las necesidades de mantenimiento estandarizadas, corrigiéndose posteriormente el aporte de acuerdo a los requerimientos reales del paciente (según diuresis y densidad urinaria). En caso de existir déficit previo (deshidratación), éste se corregirá inicialmente.
Alimentación: Siempre que sea posible se mantendrá la lactancia materna. En todos los casos se intentará mantener un aporte nutricional adecuado. La magnitud de la incapacidad ventilatoria puede hacer necesario fraccionar la alimentación o incluso suspender el aporte oral (cuando la frecuencia respiratoria supere 60 por minuto). En algunos casos podrá recurrirse al uso de sonda nasogástrica u orogástrica en menores de 3 meses (recordar que los lactantes menores de 3 meses son exclusivamente respiradores nasales).
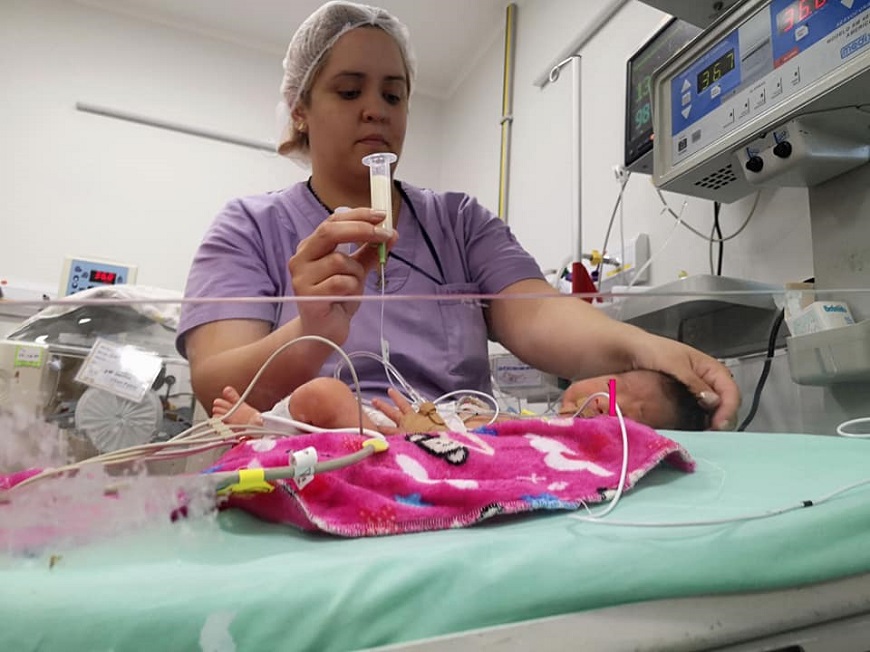
NUTRICIÓN POR TÉCNICA DE GAVAGE
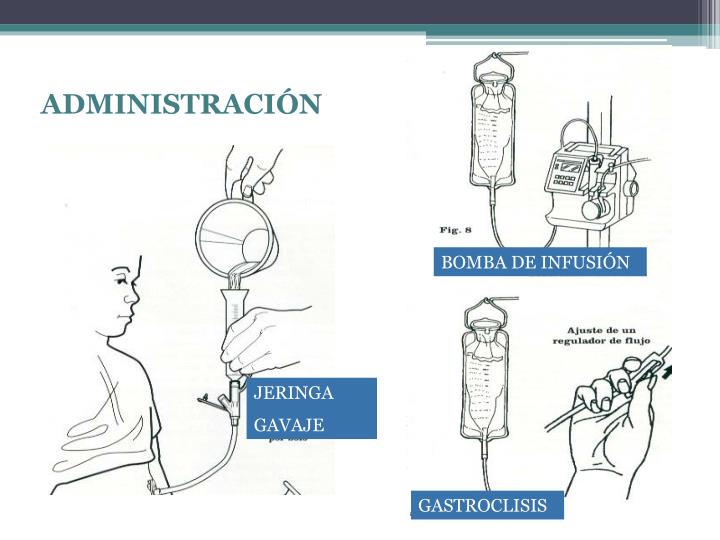
TÉCNICA DE NUTRICIÓN POR GASTROCLISIS
MEDIDAS DE SEGURIDAD CUANDO NUTRIMOS POR VÍAS ENTERALES ARTIFICIALES:
Antes de emprender la nutrición (sea la técnica que Ud. elija)
1- Paciente en decúbito de fowler preferentemente. Esto garantiza la fisiología del proceso digestivo y que cuando el alimento líquido se deposita en la cámara gástrica siga su curso al intestino delgado y se minimiza el reflujo gastro esofágico. Con esto último hay menos riesgo de broncoaspiración.
2- Verificar que la Sonda Nasogástrica (SNG) este en la cámara gástrica. Inyectando un volumen de 1 a 2 ml de aire con una jeringa por la SNG. Ud. deberá auscultar con el estetoscopio el soplido a la altura del epigastrio.
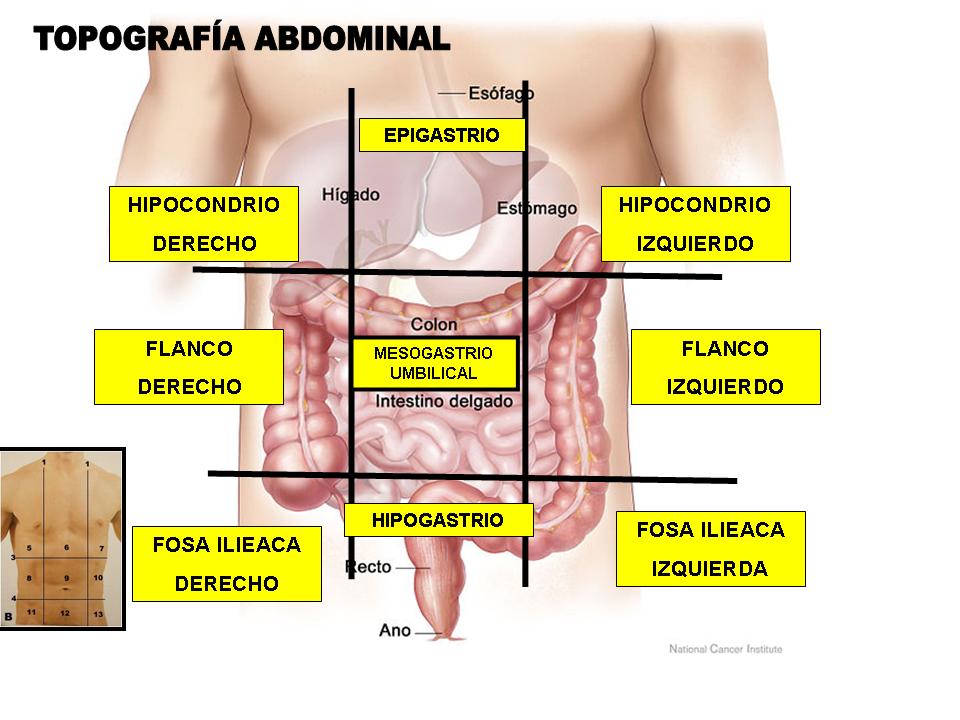
PARA RECORDAR LA TOPOGRAFÍA DEL ABDOMEN!
3- Fijar por último la SNG en el puente nasal para evitar desplazamientos accidentales durante el consumo.
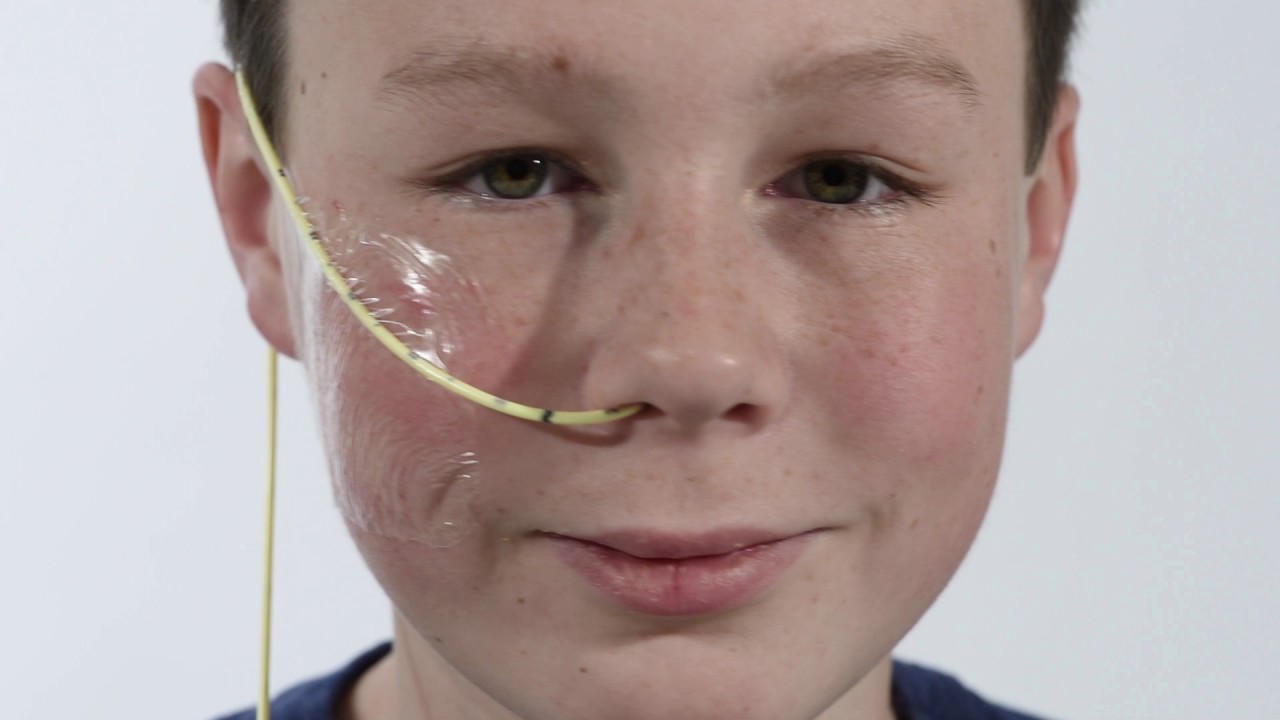
Fijación con Apósito Transparente
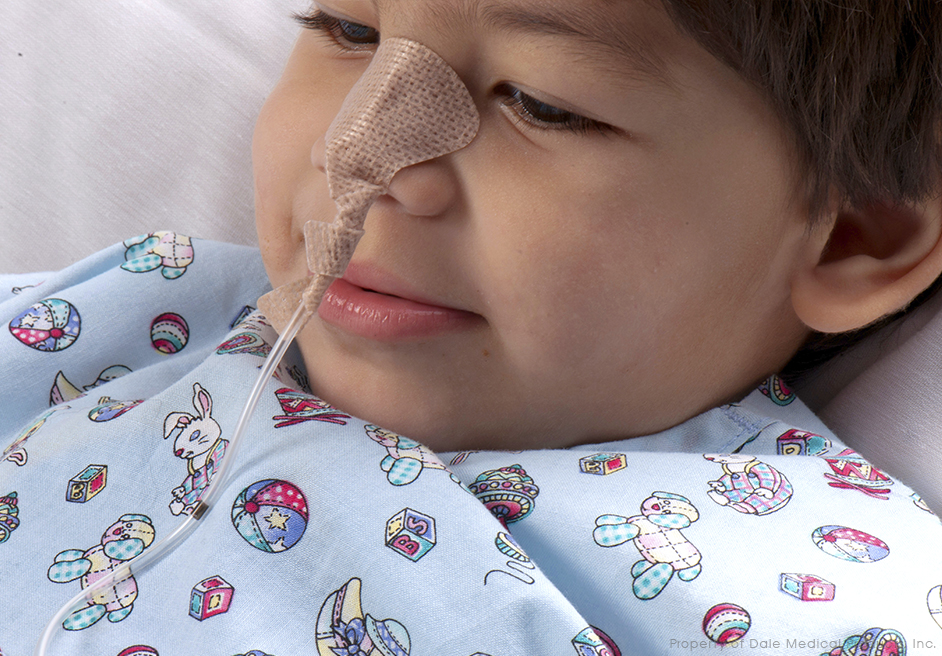
Fijación con Cinta Hipoalergénica.
Antitérmicos: Cuando corresponda podrán emplearse antitérmicos como el paracetamol (30-50 mg/kg/día, en 3 a 4 dosis). Ibuprofeno (10mg/kg/dosis).
Kinesioterapia: Su aplicación no es necesaria en los pacientes ambulatorios. Se recomendará a los padres mantener las narinas permeables mediante la aspiración de las secreciones. También se aconseja mantener al paciente en posición semisentada. Para los que requieran internación rigen estas mismas recomendaciones, que serán implementadas por el personal de enfermería. Se podrá recurrir a kinesioterapia cuando existan abundantes secreciones que puedan aumentar el riesgo de originar atelectasia. Se deberá elegir la técnica adecuada, recordando el riesgo de desencadenar broncoobstrucción inducida por la terapia. Quizás la pauta kinesiológica que pueda usarse sea la vibración y no mucho la percusión que podría desencadenar alguna forma de obstrucción bronquial. En todos los casos se deberán valorar riesgos y beneficios, siendo recomendable probar inicialmente la tolerancia a este tratamiento con control de oximetría de pulso. En los casos en que se requiera kinesioterapia, la misma deberá ser llevada a cabo por un profesional idóneo.
Algoritmo para emprender la asistencia kinesiológica a un niño:
a- Aleje el procedimiento de kinesiología del consumo de alimentos por lo menos 30 minutos.
b- Emprenda nebulización (NBZ) con SSN y Broncodilatadores indicados. Recuerde que la NBZ se realiza con oxígeno.
c- Se realiza mientras tanto maniobrar kinésicas a fin de promover que las secreciones desimpacte del parénquima pulmonar y de las vías aéreas inferiores. En niños con enfermedades obstructivas la más indicada es la vibración, la percusión se deja para procesos restrictivos como la neumonía.
d- Proceda luego a aspirar secreciones según técnica. Siempre ofrezca al niño la fuente de oxígeno que proviene de la NBZ. Recuerde que durante el procedimiento de aspiración el niño deberá estar monitorizado con Sat. O2 y Pulso. Ya que muchos de ellos tienen efectos vagales y se pronuncia la bradicardia, las apneas y la insaturacion.
e- Finalizado el procedimiento de aspiración, continue NBZ.
f- Acondicione al niño. La alimentación podrá reiniciarse al cabo de 20 a 30 minutos después.
Video de Técnica Kinesiológica de Vibración
Video: Técnica de Aspiración Nasofaríngea (Sistema Abierto)
Oxigenoterapia: Todos los niños que requieran internación deben ser considerados potencialmente hipoxemicos, salvo que se pruebe lo contrario, y se les debe administrar oxígeno suplementario. Cuando se administre por dispositivos de alto flujo el oxígeno debe administrarse humidificado y calentado, no siendo imprescindible con flujos inferiores a 1 litro/min (cánula nasal). Las cánulas nasales deben ser usadas con precaución en lactantes con bronquiolitis en etapa aguda debido a que la congestión nasal puede impedir el adecuado flujo de oxígeno.TALLER DE OXIGENOTERAPIA
VER ARCHIVO ADJUNTO A PIE DE LA UNIDAD
(SI bien este tema NO ES NUEVO, lo invitamos a revisarlo y a prestarle mucha atención al sistema de Cánula Nasal de Alto Flujo CAFO)
Sistema CAFO
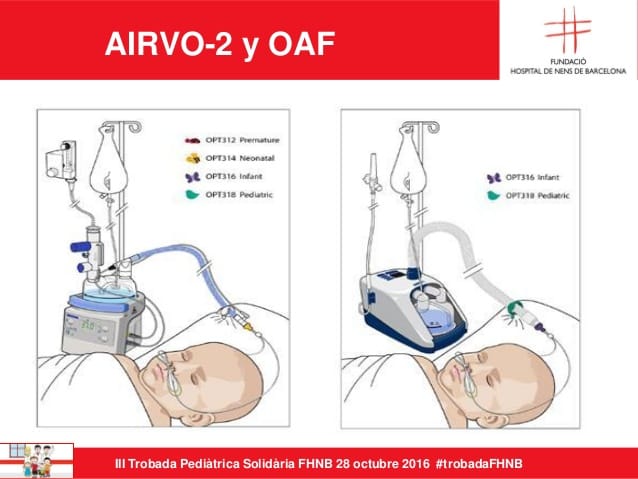
VIDEO DE ARMADO DEL DISPOSITIVO DE CAFO
Criterios de gravedad
Son considerados criterios de gravedad en pacientes con bronquiolitis:
· Presencia de factor de riesgo para IRAB grave (neumonía)
· Apneas.
· Cianosis
. 9 puntos en la escala clínica de Tal o más
· Falta de respuesta al tratamiento (máximo 3 dosis en la posta de atención inicial)
· Imposibilidad de alimentarse
Criterios de internación
Requerirán internación todos los pacientes con criterios de gravedad y eventualmente aquéllos con ambiente familiar desfavorable, que no asegure el cumplimiento de las indicaciones.
Seguimiento
Los pacientes tratados ambulatoriamente deberán ser controlados diariamente las primeras 48 hs y luego periódicamente, según evolución, hasta el alta definitiva. Se instruirá a los encargados del cuidado del niño sobre signos de alarma, asegurándose que éstos hayan sido comprendidos. Se aprovechará la oportunidad para insistir en el valor de la prevención.
Farmacología Aplicada
Los fármacos utilizados para revertir y prevenir la obstrucción del flujo aéreo se dividen en:
- broncodilatadores, que actúan principalmente dilatando las vías aéreas al relajar el músculo liso bronquial, revirtiendo los síntomas obstructivos.
- preventivos de la obstrucción bronquial.
El uso de cámaras espaciadoras permite una descarga de la droga del aerosol, con lo cual las partículas quedan en suspensión, otorgando un tiempo suficiente para que el paciente pueda inhalarlas. Eliminan la velocidad inicial rápida de la partícula, reduciendo las propiedades irritativas del aerosol, la tendencia a toser y el depósito de la droga en la boca y la orofaringe.
Cámara espaciadora / Partes de la cámara

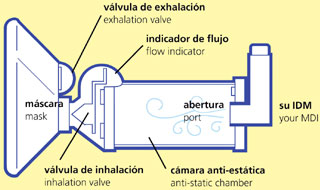
Video de como usar una Cámara Espaciadora:
Los inhaladores de polvo seco requieren un esfuerzo inspiratorio mayores y la técnica de inhalación es diferente a la de los aerosoles. Si bien generalmente son más fáciles de usar, su empleo se limita para los niños mayores de 5 años de edad. Los nebulizadores son útiles para los niños menores de cinco años y especialmente en el tratamiento del asma aguda severa, en donde la dificultad respiratoria puede impedir una adecuada inhalación a partir de un aerosol o polvo seco.
Agentes preventivos de la obstrucción bronquial:
(Gluco) Corticoides
Los corticoides son las drogas antiinflamatorias más efectivas para el tratamiento del asma.
Los mecanismos de acción aceptados son:- estabilización de la membrana celular
- disminución de la producción de mediadores químicos
- aumento de la respuesta de los beta receptores del músculo liso de la vía aérea.
Pueden ser administrados por vía parenteral, oral o inhalatoria.
Los corticoides tópicos inhalados son en la actualidad los fármacos antiinflamatorios más potentes y efectivos para el tratamiento del asma crónica. Actúan fundamentalmente en la respuesta tardía y a largo plazo disminuyen la hiperreactividad bronquial. Administrados en forma continua reducen la respuesta de broncoobstrucción inmediata ante la presencia de factores desencadenantes, no poseen efecto broncodilatador.
El tratamiento debe ser por tiempos prolongados y dosis adecuadas. Los corticoides tópicos más usados en la actualidad en nuestro medio son la beclometasona (dipropionato) y la budesónida. La fluticasona es corticoides inhalatorios de reciente aparición en nuestro país.
Los efectos sistémicos son escasos. Si bien todavía no se ha establecido la relevancia clínica de los efectos colaterales de alta dosis a largo plazo, estudios recientes sugieren algunos efectos sistémicos, como la reducción en la velocidad de crecimiento.
La candidiasis orofaríngea, la disfonía y ocasionalmente la tos por irritación de la vía aérea superior pueden ser prevenidos mediante el uso de los espaciadores y el hábito de enjuagar la boca luego de la inhalación. Esta modalidad de administración permite también disminuir la biodisponibilidad sistémica y por ende el riesgo de efectos colaterales sistémicos.Agentes broncodilatadores
Agonistas beta 2 adrenérgicos:
Los agonistas beta 2 adrenérgicos son drogas broncodilatadoras que relajan el músculo liso de la vía aérea, aumentan la depuración mucociliar y disminuyen la permeabilidad vascular. Al ser selectivos sobre los receptores beta 2 tienen acción broncodilatadora, minimizando los efectos cardíacos si se los compara con la adrenalina o la epinefrina.
Son drogas de acción rápida y de gran ayuda en caso de obstrucción bronquial aguda. Tienen efecto bronco protector en el asma por ejercicio. Actúan exclusivamente en la respuesta inmediata ante la exposición a alérgenos, pero no disminuyen la hiperreactividad bronquial. En caso de asma leve, que no requiere tratamiento preventivo, deben ser administrados sólo en caso de síntomas clínicos. En la actualidad su uso en forma regular como tratamiento de base del asma bronquial no está indicado dado que no actúan sobre la inflamación ni disminuyen la hiperreactividad bronquial.
Si el paciente está medicado con agentes antiinflamatorios, pero presenta síntomas o sus datos funcionales espirométricos o de pico flujo indican un control insuficiente de la obstrucción bronquial debe incorporarse agonistas beta 2. Que este requerimiento sea frecuente o vaya en aumento es una señal de descontrol de la enfermedad e indica la necesidad de intensificar el tratamiento antiinflamatorio. En caso de pacientes con asma severa, el uso de los agonistas beta 2 en forma regular puede estar indicado como suplemento del resto de la medicación.
Asimismo, una falta de respuesta rápida y sostenida con agonistas beta 2 en el curso de una exacerbación indican la necesidad de utilizar corticoides orales durante un período corto. La agonista beta 2 adrenérgicos de acción corta de uso más frecuente en nuestro medio son el salbutamol y fenoterol. Las dosis recomendadas para el tratamiento ambulatorio son de 100 a 200 microgramos, frecuencia máxima cada cuatro horas.
La bronco dilatación lograda por la vía inhalatoria es superior a la obtenida por vía oral y la intensidad y frecuencia de los efectos adversos sistémicos tales como estimulación cardiovascular (taquicardia), temblor del músculo esquelético, hiperglucemia e hipopotasemia son menores.
Anticolinérgicos
Los anticolinérgicos inhalados, como el bromuro de ipratropio (Atrovent como marca comercial o en combinación con la agonista beta 2 adrenérgico salbutamol + b. de ipratropio, que es el Combivent), bloquean las vías vagales eferentes postganglionares. Son broncodilatadores menos potentes que los agonistas beta 2 y en general su acción comienza más lentamente.
Al ser inhalados producen broncodilatación, reduciendo el tono vagal de las vías aéreas y bloquean la broncoconstricción refleja inducida por la inhalación de los irritantes.
Los anticolinérgicos no disminuyen la reacción alérgica inmediata, tardía ni posterior al ejercicio.
No se han establecido en la actualidad los beneficios para la elección de esta medicación ni para el tratamiento del asma crónica, como así tampoco en casos de exacerbaciones agudas, aunque su uso es reconocido como un broncodilatador alternativo.Clasificación de la farmacología respiratoria
"El tema NEUMONÍA será abordado desde la lectura del material publicado en esta misma unidad"
VER A PIE DE PÁGINA EN RECURSOS
SUPURACIÓN PLEUROPULMONAR
(DERRAME PLEURAL)
La Supuración Pleuropulmonar (SPP) es una complicación de la neumonía que constituye una causa importante de morbilidad y prolongada estadía hospitalaria en los niños. Su incidencia registra un sostenido aumento en el mundo en los últimos tiempos, coincidentemente con el incremento en la frecuencia de aparición de resistencia bacteriana a los antimicrobianos y a pesar del impacto de la vacunación más frecuente contra el neumococo.
Ocurre en aproximadamente 1 cada 150 niños hospitalizados por neumonía y su mortalidad es máxima en los menores de dos años. El derrame paraneumónico simple se define como el exudado pleural asociado a infección pulmonar cuya ocurrencia resulta de la extensión de la inflamación e infección hacia la pleura. En un inicio, la inflamación pleural con la consiguiente fuga de proteínas, fluidos y leucocitos da lugar a la formación del exudado; el cual usualmente es estéril, con un recuento leucocitario bajo. Con el tiempo, las bacterias invaden el derrame, desarrollándose el empiema, definido como la presencia de derrame macroscópicamente purulento en la cavidad pleural.
La pleura parietal y visceral delimita un espacio virtual que contiene una pequeña cantidad de líquido. En condiciones normales, este líquido es filtrado por la pleura parietal y absorbido por la pleura visceral por un mecanismo de balance de presiones (hidrostática y oncótica) entre la sangre y el fluido pleural, de tal modo que no permite la acumulación de líquido extra en este espacio. Durante el proceso de infección neumónica, la permeabilidad capilar se encuentra aumentada, esto causa que una excesiva cantidad de proteínas fluya al espacio pleural sobrepasando así la capacidad de remoción del sistema linfático, con el resultado de la formación de un derrame pleural exudativo.
Presentación Clínica
Dado que la SPP constituye una complicación de las infecciones pulmonares, los niños en tratamiento por neumonía que persisten febriles o sin mejoría clínica luego de 48hs de iniciado el tratamiento, o aquellos que presentan deterioro de la función respiratoria, deben revalorizarse clínica y radiológicamente en busca de complicaciones, tales como el desarrollo de empiema.
Los síntomas más frecuentes en niños con empiema son fiebre persistente, astenia, anorexia, tos, dolor torácico, taquipnea y disnea. Al examen físico los pacientes presentan deterioro del estado general y muchas veces dificultad respiratoria e hipoxemia; más raramente apariencia tóxica, shock séptico o distress respiratorio severo. La fiebre y la tos se presentan en el 90 % de los niños con empiema. El examen del tórax puede revelar matidez a la percusión, disminución de la entrada de aire y posible frote pleural homolateral.
Exámenes Complementarios
Radiología
La Rx Tórax frente y en decúbito lateral pueden ayudar en el diagnóstico de derrame pleural y en la determinación de la necesidad de realizar toracocentesis y/o la ubicación del drenaje. Sin embargo, las radiografías por sí solas no pueden diferenciar el empiema del derrame paraneumónico. Los signos radiográficos de derrame pleural incluyen el borramiento del ángulo costofrénico y/o la presencia de línea de despegamiento pleural. La presencia de niveles hidroaéreos sugiere microorganismos formadores de gas, neumotórax o fístula broncopleural.
La radiografía en decúbito permite distinguir el derrame pleural del engrosamiento, ya que en este último no se observa desplazamiento de líquido al compararla con la imagen de frente. Además, en niños mayores y adultos, un espesor mayor a 1 cm en el decúbito indica suficiente volumen como para intentar realizar la toracocentesis.
Imagen de un tórax normal por radiología (frente)
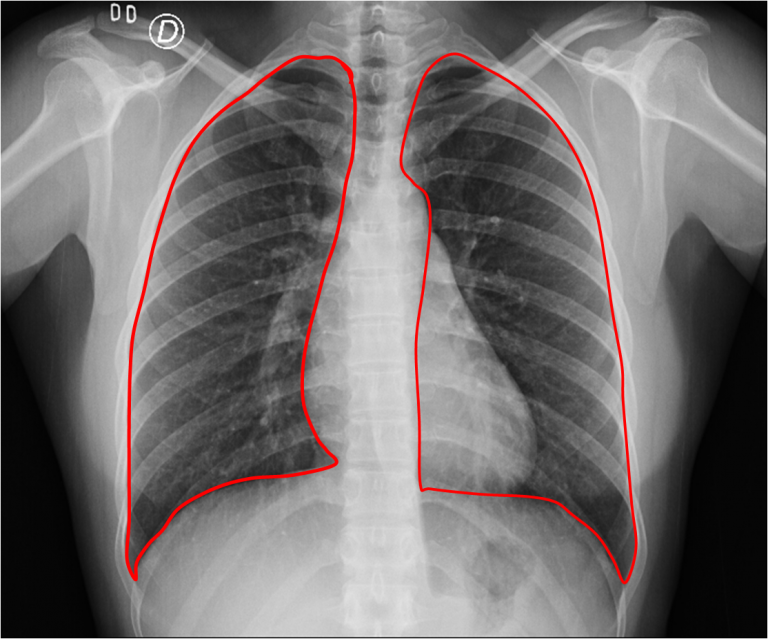
(Nótese como los ángulos terminan en cuña, eso se llama ángulos costofrénicos)
Imagen de un tórax con Supuración Pleuropulmonar derecho
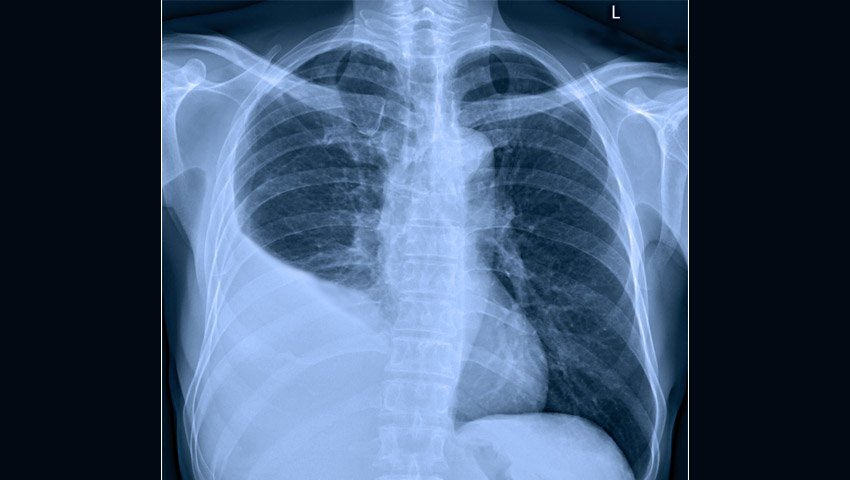
(Nótese como se "borro" el ángulo costofrénico derecho por la ocupación de líquido en el espacio interpleural)
Ecografía (2º Estudio por hacer para confirmar la supuración pleuropulmonar y conocer cuantitativamente un volumen estimado de ocupación)
Es de gran utilidad en la confirmación de la presencia de líquido en el espacio pleural, sobre todo cuando es difícil establecerlo mediante radiología convencional. Aunque la ecografía no puede determinar con exactitud el estadio de la infección pleural, es útil en la detección temprana de tabiques, la diferenciación entre líquido libre y cavitado, la cuantificación de la efusión y la elección del sitio más adecuado para realizar la toracocentesis o la inserción del tubo de drenaje.
Tabla: Estudios a realizar en el líquido pleural
Tinción de Gram
Cultivo (aerobios y anaerobios)
Directo, cultivo y PCR para micobacterias (cuando este indicado)
Bioquímico (bien tapado y refrigerado)
Citológico
PCR específica (cuando esté disponible)
Tratamiento con drenaje pleural.
Una vez colocado el drenaje pleural bajo agua (también se dice sellado bajo agua) , su tiempo de permanencia dependerá del tiempo de resolución clínica y la magnitud del fluido drenado. En general se recomienda mantenerlo mientras el débito por el mismo sea superior a 10 a 15ml en 24hs., considerando sin embargo que no es necesario esperar al cese completo del drenaje ya que la presencia del tubo en sí misma es un estímulo para la generación de exudado pleural, e incrementa el riesgo de infección secundaria. No es necesario bloquear el tubo antes de retirarlo.
Durante el retiro del tubo de tórax, es necesario utilizar analgésicos EV (morfina), o anestésicos locales, la maniobra consiste en un movimiento rápido y firme, mientras el niño realiza una maniobra de Valsalva o durante la espiración. Luego de retirar el drenaje, debe controlarse mediante Rx la ausencia de neumotórax.
La complicación más frecuente relacionada con el tubo de avenamiento pleural es su obstrucción y consiguiente ineficacia en la evacuación del exudado. Otras complicaciones incluyen mal posicionamiento, neumotórax, sangrado, infección del sitio de salida, desarrollo de fístulas broncopleurales, atelectasias persistentes y laceración del parénquima pulmonar
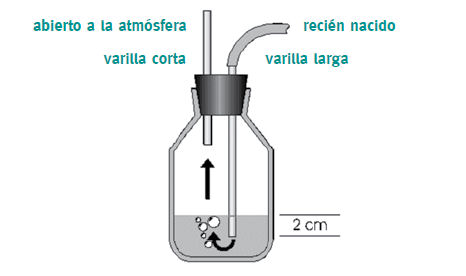
Frasco bitubulado para drenaje pleural
IMPORTANTE:
a) El volumen de líquido que debe tener en el interior del frasco se llama VOLUMEN TESTIGO, y es una cantidad aproximada de 250 a 300 ml de AGUA BIDESTILADA. Y debe figurar en el rótulo del frasco. YA QUE ESTO PERMITE CUANTIFICAR DESPUES CUANTO DÉBITO EL PACIENTE. Si se cuento tenia de testigo el frasco para sellar el sistema, puede entonces conocer cuánto débito mi paciente. Por ejemplo: si el frasco dice que se selló con 300 ml de volumen testigo y al cabo de una guardia de 7hs ahora veo que tengo un total de 320 ml. Puedo ahora asegurar que el débito del paciente en 7hs fue de 20 ml. Y luego volcar ese dato en el BALANCE HIDROELECTROLÍTICO DE EGRESOS DEL PACIENTE. Generalmente cada enfermero deja una marca en el frasco diciendo hasta donde superviso el control.
b) El rótulo debe decir: Nombre y apellido del enfermero que habilitó el sistema, fecha y hora del cambio, y CANTIDAD DE VOLUMEN TESTIGO, y cual drenaje es , por ejemplo " Drenaje Pleural Derecho".
c) NO OLVIDE QUE CUANDO DEBE CAMBIAR EL FRASCO BITUBULADO DEBE CLAMPEAR CON DOBLE PINZA KOCHER EL PROLONGADOR QUE VIENE DEL PACIENTE EN DIRECCIÓN AL FRASCO BITUBULADO.
d) RECUERDE QUE DOS SIGNOS QUE EVIDENCIAN LA PERMEABILIDAD DEL SISTEMA SON: 1) LA OSCILACIÓN DEL DÉBITO (esto lo puede ver en el prolongador y/o en la rama larga que está bajo sello) y 2) EL BURBUJEO SI EL DÉBITO ES GASEOSO (ESTO LO VERÍA SALIENDO DE LA RAMA LARGA).
Actualmente en muchas instituciones estamos usando sistemas activados por aspiración continua. Los cuales Ud. debe conocer y familiarizarse.
Estos sistemas son muy oportunos para el cuidado posquirúrgico de pacientes con cirugía de tórax. Cuando los débitos pueden generar obstrucciones del sistema. Ademas de permitir un registro pormenorizado del debito. Y tener un total de capacidad de hasta 3 litros de débito posible.
Partes del Sistema de Triple Cámara de Drenaje Pleural Asistido Por Aspiración Continua
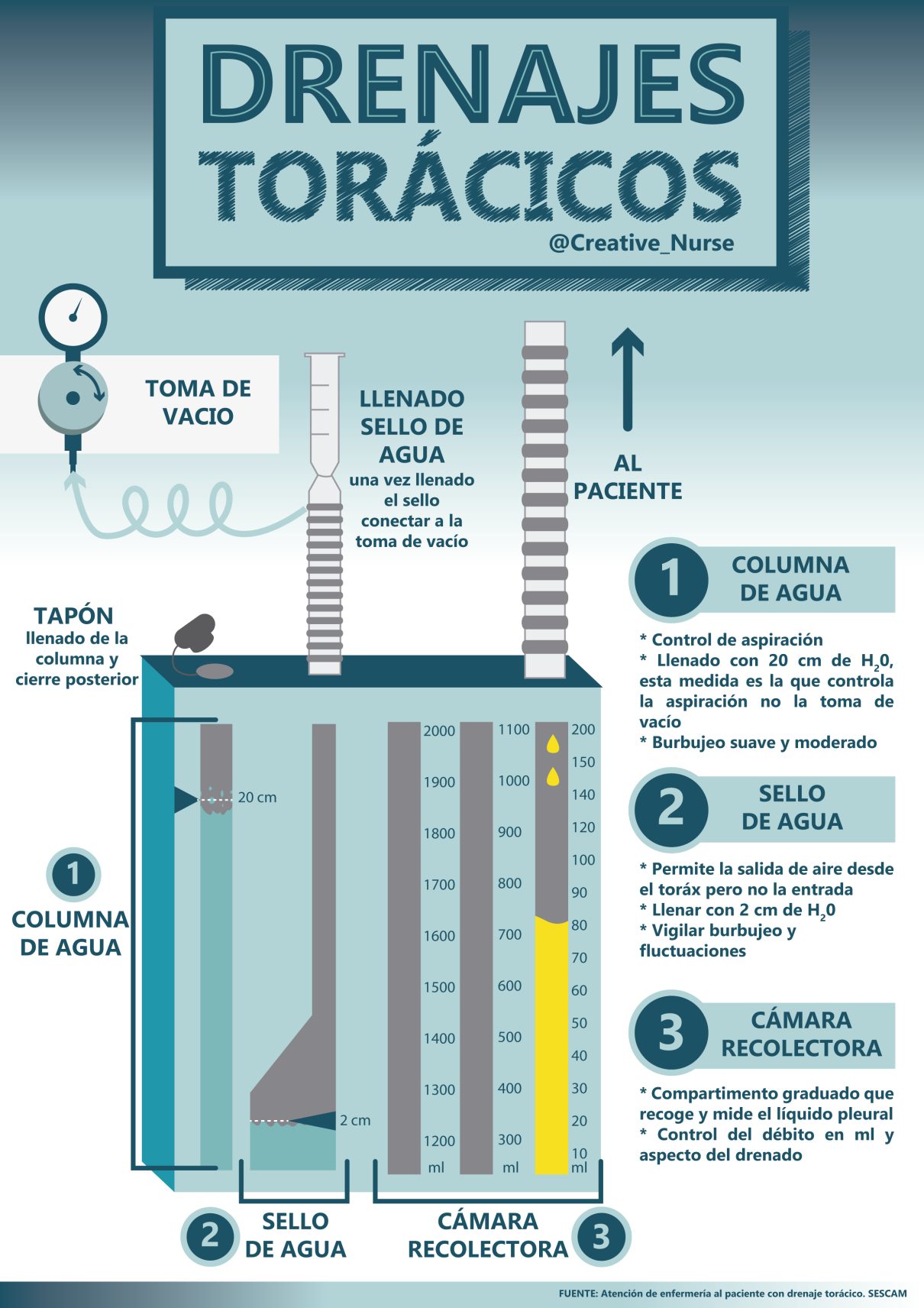
Video de como armar el sistema de PLEURE VAC (Marca Registrada)
Seguimiento y Pronóstico
Con tratamiento adecuado, los pacientes con derrames paraneumónicos, mejoran en general en pocos días; aquéllos con empiema, particularmente en caso de infecciones por S. aureus, anaerobios o S. de grupo A, cursan recuperaciones más lentas. La respuesta clínica favorable se caracteriza por mejoría en el estado general y la curva térmica, disminución de la frecuencia respiratoria, mejoría en la auscultación y disminución del débito por el drenaje. La realización de Rx seriada no es necesaria, y en el período de hospitalización sólo deben reiterarse ante la sospecha de complicaciones o desmejoramiento clínico, y luego de los procedimientos (colocación o retiro del tubo pleural).
Una vez otorgado el egreso hospitalario, debe realizarse nueva Rx de tórax al mes o 2 meses del alta, para constatar resolución de la patología, sin secuelas, lo cual a veces ocurre recién a los 6 meses. La evaluación en búsqueda de patologías predisponentes tales como inmunodeficiencias o fibrosis quística debe considerarse en niños con antecedentes de infecciones bacterianas reiteradas o retardo en el crecimiento.
VIDEOTECA PROPIA DE LA UNIDAD
SI UD. DESEA UNA EXPLICACIÓN DE LA UNIDAD PUEDE ACCEDER A ESTOS VIDEOS PREPARADOS POR EL PROF. DR. DIEGO HOWLIN
VIDEO 1: BRONQUIOLITIS PARTE 1
VIDEOS 2: BRONQUIOLITIS PARTE 2 Y SUPURACIÓN PLEUROPULMONAR
